近年來,由于影像傳輸系統的巨大發展、腹腔鏡器械的不斷更新和醫生外科技術的不斷進步,腹腔鏡外科技術已經在普通外科等各個領域越來越受到歡迎。近年來除了機器人外科之外,腹腔鏡技術也出現了3D技術、4K圖像、裸眼3D等技術應用的突破。由于3D技術的引入,使得腹腔鏡外科從單純的二維平面的鏡像操作進入到了近似于真實世界的3D影像。尤其是3D腹腔鏡可以將圖像進行高清晰度的放大,使得手術更精細、操作更精準、出血等創傷更少。
近期,同濟大學附屬同濟醫院普通外科肝膽胰外科病區施寶民主任醫師在與團隊成員陳泉寧主任醫師、劉中硯副主任醫師、王暉主治醫師、林銳主治醫師的通力合作下,在麻醉科及手術室的大力支持下,采用3D腹腔鏡輔助技術連續完成多例膽道、胰腺及肝臟的復雜手術。包括腹腔鏡下解剖性半肝切除術、腹腔鏡下膽囊癌擴大根治術、腹腔鏡下胰腺癌擴大根治術、腹腔鏡下胰十二指腸切除術等。積累的初步經驗表明,3D腹腔鏡技術對于腹部位置較深的胰腺疾病的手術,更能凸顯出其優勢。但腹腔鏡胰腺手術的學習周期和手術操作技術的要求讓大多數肝膽胰腺外科醫師難以短時間掌握。雖然先進的腹腔鏡技術已經被納入國際標準的肝膽胰手術培訓方案中,但真正能常規開展的單位還是僅局限于少數比較大的醫療中心。
施寶民主任醫師為1例32歲的女性胰體尾部腫瘤患者順利實施了全腹腔鏡下保留脾臟的胰體尾切除術。該患者有10年糖尿病病史,近期血糖控制不佳,行腹部增強CT檢查時發現胰腺體尾部一腫瘤約10cm*7cm*7cm大小,診斷胰腺巨大粘液性囊腺瘤。由于粘液性囊腺瘤具有惡變傾向,需要及早手術切除。術前充分準備的情況下,術中借助于3D腹腔鏡,精準操作,既切除了腫瘤,又成功保留了脾臟,術后恢復順利。避免了糖尿病患者常規開腹大切口發生感染的風險。
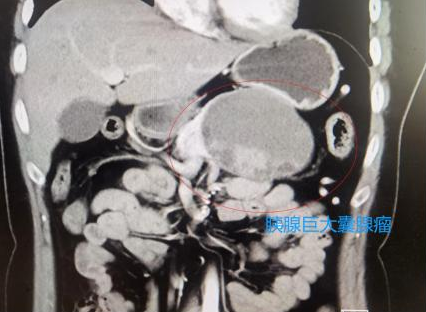
CT所見胰腺體尾部巨大囊腺瘤(紅線圈)
轉載自|上海市同濟醫院訂閱號




 全部商品分類
全部商品分類













